Behandlung von Schnappfinger und Karpaltunnelsyndrom (Spirecut)
Sehnen- und Nervenengpässe wie der Schnappfinger (Triggerfinger) oder das Karpaltunnelsyndrom gehören zu den häufigsten Ursachen für Schmerzen, Bewegungseinschränkungen und Funktionsverluste an Hand. Wir bieten in der Orthopädie Dr. Schenke in Remagen eine hochmoderne, minimalinvasive Methode ohne Hautschnitt zur Behandlung von Schnappfinger und Karpaltunnelsyndrom zur Verfügung – präzise, schonend und besonders schnell wirksam.
Wie funktioniert die Behandlung?
Das innovative Verfahren zur Behandlung von Schnappfinger und Karpaltunnelsyndrom, entwickelt in der Schweiz, basiert auf der Kombination von Ultraschall-Bildgebung und einer speziell entwickelten Mikrokanüle. Über einen kaum sichtbaren Hautzugang lassen sich verengte Sehnenscheiden oder eingeengte Nerven zielgenau behandeln – ganz ohne Skalpell, Hautschnitt und Naht.
Diese innovative Behandlung, genannt Spirecut®, erfolgt ambulant, ist nahezu schmerzfrei und erfordert keine klassische Operation. In der Regel sind Sie bereits am nächsten Tag wieder alltagsfähig.
Spirecut ist besonders geeignet zur Behandlung von:
- Schnappfinger (schnellender Finger, Triggerfinger)
- Karpaltunnelsyndrom
Vorteile der Spirecut-Behandlung
- Kein Hautschnitt – keine sichtbare Narbe
- Schnelle Rückkehr in den Alltag
- Lokale Betäubung genügt
- Hohe Präzision dank Ultraschallsteuerung
- Weniger Risiko, Nerven in der Hand zu verletzen
- Ambulante Durchführung in unserer Praxis
Spirecut in der Orthopädie Dr. Schenke – Ihre Spezialisten in der Region Köln/ Bonn/ Ahrweiler
Als einer der ersten orthopädische Praxis in Deutschland bieten wir die Spirecut-Methode in Remagen bei Bonn an. Unsere erfahrenen Fachärzte verbinden modernste Medizintechnik mit fundierter Diagnostik – für eine maßgeschneiderte, schonende und effektive Behandlung Ihrer Beschwerden. Weitere Infos finden Sie hier.
Jetzt beraten lassen
Leiden Sie unter einem Schnappfinger, Karpaltunnelsyndrom oder einem anderen Sehnenengpass? Wir prüfen gerne, ob Spirecut für Sie geeignet ist.
Denervierung (Thermokoagulation)
Gezielte Schmerztherapie bei Gelenk- und Wirbelsäulenbeschwerden
Chronische Gelenk- oder Rückenschmerzen können den Alltag stark einschränken – unabhängig davon, ob die Beschwerden durch Arthrose, Überlastung oder degenerative Veränderungen an der Wirbelsäule ausgelöst werden. Häufig werden zunächst konservative Maßnahmen ausgeschöpft: Physiotherapie, gezielter Muskelaufbau, Anpassung der Belastung, medikamentöse Schmerz- und Entzündungshemmung oder Injektionstherapien. Wenn diese Ansätze keine ausreichende und stabile Schmerzlinderung bringen, stehen viele Patientinnen und Patienten vor der Frage, ob eine Operation der nächste Schritt sein muss.
Die Denervierung (Radiofrequenz-Thermokoagulation) ist eine minimalinvasive Option, um chronische, klar lokalisierbare Schmerzen zu behandeln – insbesondere an kleinen Wirbelgelenken (Facettengelenken), am Iliosakralgelenk (ISG) sowie bei ausgewählten Indikationen an Knie, Hüfte oder Schulter. Ziel ist es, die Schmerzleitung gezielt zu reduzieren, die Beweglichkeit zu verbessern und so häufig Zeit zu gewinnen, um weitere konservative und regenerative Maßnahmen konsequent umzusetzen. Bei der Praxis Dr. Schenke wird die Denervierung in ein strukturiertes diagnostisches und therapeutisches Gesamtkonzept eingebettet.
Was bedeutet Denervierung?
Der Begriff „Denervierung“ beschreibt in diesem Zusammenhang nicht das „Durchtrennen“ großer Nerven, sondern die gezielte Behandlung feiner schmerzleitender Nervenäste. Diese Nervenfasern sind vor allem dafür zuständig, Schmerzsignale aus einem bestimmten Gelenk- oder Wirbelsäulenbereich an das Nervensystem weiterzugeben. Sie haben keine zentrale Funktion für Muskelkraft oder Bewegungssteuerung.
Bei der Denervierung werden diese schmerzleitenden Fasern kontrolliert thermisch beeinflusst, sodass sie Schmerzsignale vorübergehend nicht mehr oder deutlich vermindert weiterleiten. Das Gelenk selbst – also Knochen, Knorpel, Kapsel und Bänder – bleibt dabei strukturell erhalten.
Radiofrequenz-Thermokoagulation: Wie funktioniert das Verfahren?
Die Denervierung wird meist als Radiofrequenz-Thermokoagulation (RF) durchgeführt. Über eine sehr dünne Spezialkanüle wird eine Sonde in die Nähe des Zielnervs gebracht. Diese Sonde erzeugt hochfrequente elektrische Impulse, die an der Sondenspitze Wärme entstehen lassen. Die Wärme wirkt lokal auf das umliegende Gewebe, insbesondere auf die schmerzleitenden Nervenfasern.
Je nach Technik wird zwischen verschiedenen RF-Verfahren unterschieden, zum Beispiel:
- kontinuierliche Radiofrequenz (thermische RF): gezielte Erwärmung, typischerweise im Bereich von ca. 60 bis 90 °C, abhängig von Region, Protokoll und Zielstruktur
- gepulste Radiofrequenz (pRF): geringere Temperaturspitzen, eher neuromodulierender Effekt, häufig in speziellen Konstellationen
Welche Methode sinnvoll ist, hängt von der Diagnose, der Zielregion und der individuellen Situation ab.
Wichtig für die Einordnung: Die Denervierung behandelt die Schmerzleitung, nicht die Ursache der Arthrose oder die strukturelle Veränderung selbst. Sie kann jedoch ein „therapeutisches Fenster“ schaffen, in dem wieder mehr Bewegung und Training möglich sind – und genau dieses Fenster ist häufig entscheidend.
Für wen eignet sich die Denervierung?
Die Denervierung ist insbesondere dann sinnvoll, wenn folgende Punkte zusammenkommen:
- Der Schmerz ist klar lokalisierbar (zum Beispiel gelenknah oder an definierbaren Wirbelgelenken).
- Konservative Therapie wurde bereits durchgeführt, hat aber keine ausreichende oder keine stabile Wirkung erzielt.
- Die Schmerzquelle lässt sich diagnostisch eingrenzen, idealerweise durch klinische Untersuchung, Bildgebung und diagnostische Blockaden.
- Es besteht der Wunsch, eine Operation hinauszuzögern oder – wenn möglich – zu vermeiden.
Typische Anwendungsgebiete
Facettengelenkschmerzen der Wirbelsäule
Insbesondere im Bereich der Lendenwirbelsäule (teils auch Halswirbelsäule) können Facettengelenke chronische Rückenschmerzen verursachen. Wenn der Schmerz mechanisch getriggert ist (z. B. bei Streckbewegungen, langem Stehen) und der Befund passt, kann die Denervierung eine sehr gute Option sein.
ISG-Schmerzen (Iliosakralgelenk)
Das ISG kann – häufig übersehen – relevante chronische Schmerzen im unteren Rücken/Beckenbereich auslösen. Bei typischem Beschwerdebild und bestätigender Diagnostik kann eine Denervierung zur deutlichen Entlastung beitragen.
Kniearthrose
Bei Kniearthrose können schmerzleitende Nervenäste rund um das Gelenk behandelt werden, wenn Schmerzen trotz Physiotherapie, Gewichtsmanagement, Injektionen oder orthopädischer Maßnahmen bestehen.
Hüftarthrose
In ausgewählten Fällen kann die Denervierung eine Zwischenlösung sein, um die Schmerzbelastung zu reduzieren und die Funktion zu stabilisieren – insbesondere, wenn ein Gelenkersatz aktuell noch nicht gewünscht oder medizinisch noch nicht zwingend ist.
Schulter/AC-Gelenk
Auch an der Schulter kann die gezielte Behandlung schmerzleitender Strukturen bei klarer Indikation hilfreich sein.
Für wen eignet sich die Denervierung?
Nicht jeder Schmerz ist „denervierbar“. Eine Denervierung ist typischerweise weniger geeigne wenn:
- der Schmerz diffus ist und sich keiner Zielstruktur sicher zuordnen lässt
- eine akute Infektion oder entzündliche Haut-/Weichteilsituation im Behandlungsgebiet besteht
- eine ausgeprägte Instabilität, hochgradige Fehlstellung oder schwere neurologische Symptomatik im Vordergrund steht, bei der andere Verfahren Vorrang haben
- akute Nervenwurzelprobleme dominieren (z. B. starker radikulärer Schmerz mit neurologischen Ausfällen) – hier sind je nach Befund andere Konzepte (z. B. gezielte Nervenwurzeltherapien) zu prüfen
- eine strukturelle Situation vorliegt, bei der ein operativer Eingriff medizinisch klar indiziert ist und eine Denervierung voraussichtlich nur eine sehr begrenzte Wirkung hätte
Der wichtigste Schritt: präzise Diagnose
Die Qualität der Denervierung steht und fällt mit der Diagnose. Bei uns in der Orthopädie Dr. Schenke wird daher vor einer Denervierung strukturiert geprüft:
- Wie ist das Schmerzprofil (Belastung, Ruhe, Tagesverlauf, Trigger)?
- Welche klinischen Befunde sprechen für eine bestimmte Zielstruktur?
- Welche Bildgebung passt zum Beschwerdebild (z. B. Röntgen, MRT, Sonographie – abhängig von Fragestellung)?
- Gibt es Differenzialdiagnosen, die zuerst behandelt werden sollten (Muskeln, Sehnen, Nerven, Bandscheibe, Entzündung)?
Gerade bei Rückenschmerzen ist es entscheidend, nicht „ins Blaue“ zu behandeln, sondern die Schmerzquelle so gut wie möglich zu verifizieren.
Diagnostische Test-Infiltration: Bestätigung der Zielstruktur
Bevor eine Denervierung durchgeführt wird, wird in vielen Fällen eine diagnostische Blockade (Test-Infiltration) eingesetzt. Dabei wird ein lokales Betäubungsmittel gezielt an die vermutete schmerzleitende Struktur appliziert.
Das Ziel ist klar:
Wenn die Blockade deutlich und reproduzierbar die Schmerzen reduziert (für die erwartete Wirkdauer des Lokalanästhetikums), spricht das dafür, dass die Zielstruktur korrekt identifiziert wurde. Erst dann ist eine Denervierung als therapeutischer Schritt sinnvoll planbar.
Diese Vorgehensweise verbessert die Erfolgswahrscheinlichkeit erheblich und gehört zu einem seriösen Vorgehen.
Ablauf der Denervierung – Schritt für Schritt
1. Vorbereitung
- Vor dem Eingriff werden relevante Faktoren geklärt, insbesondere:
- aktuelle Medikamente (z. B. Blutverdünner – hier gelten individuelle ärztliche Vorgaben)
- Begleiterkrankungen und Vorbefunde
- Zielregion, Zugang und Bildkontrolle
2. Durchführung (ambulant)
- Der Eingriff erfolgt in der Regel ambulant. Typische Schritte sind:
- Lagerung je nach Zielregion (Bauch-, Rücken- oder Seitenlage)
- Desinfektion und sterile Abdeckung
- lokale Betäubung der Einstichstelle
- millimetergenaue Positionierung der RF-Nadel unter Bildkontrolle
- Teststimulation (je nach Region), um die Position zu überprüfen
- Durchführung der Radiofrequenz-Anwendung nach Protokoll
- ggf. Wiederholung an benachbarten Zielästen, wenn medizinisch erforderlich
- Viele Patientinnen und Patienten beschreiben den Eingriff als unangenehm, aber gut tolerierbar. Eine Vollnarkose ist in der Regel nicht erforderlich.
3. Nachbeobachtung
- Im Anschluss erfolgt eine kurze Überwachungsphase. Sie erhalten Hinweise zu:
- Schonung und Belastungsaufbau
- Verhalten am Behandlungstag (z. B. Autofahren je nach individueller Situation)
- möglicher vorübergehender Reizung in den ersten Tagen
- sinnvoller Nachbehandlung (Physiotherapie, Training, ggf. weitere Therapieschritte)
Wie schnell setzt die Wirkung ein – und wie lange hält sie?
Der zeitliche Verlauf kann individuell unterschiedlich sein. Häufig gilt:
- kurzfristig kann das Areal durch den Eingriff gereizt sein (ähnlich „muskelkaterartig“)
- die eigentliche Schmerzlinderung entwickelt sich bei vielen Patientinnen und Patienten innerhalb von Tagen bis wenigen Wochen
- die Wirkungsdauer ist zeitlich begrenzt, da Nerven regenerationsfähig sind – von mehreren Monaten bis hin zu mehreren Jahren – abhängig von Diagnose, Aktivität, Begleittherapie und Progression der Grunderkrankung.
Wichtig: Die Denervierung ist besonders dann nachhaltig, wenn die gewonnene Schmerzreduktion genutzt wird für:
- gezielten Muskelaufbau
- Verbesserung von Beweglichkeit und Stabilität
- Anpassung von Belastung und Ergonomie
Vorteile der Denervierung
Die Denervierung hat mehrere klare Stärken:
- minimalinvasiv (kleiner Hautzugang)
- ambulant durchführbar
- keine strukturelle Veränderung des Gelenks
- in der Regel keine Vollnarkose notwendig
- kann helfen, Schmerzmedikation zu reduzieren
- kann eine Operation hinauszögern und Zeit für Training und Stabilisierung schaffen
- lässt sich in ein multimodales Konzept integrieren (Physio, Training, Injektionen, regenerative Ansätze – je nach Indikation)
Grenzen, Nebenwirkungen und Risiken
Mögliche, meist vorübergehende Nebenwirkungen sind:
- Druckempfindlichkeit an der Einstichstelle
- lokale Hämatome
- vorübergehend verstärkte Schmerzen durch Gewebereizung
- vorübergehende Missempfindungen oder Taubheitsgefühl im behandelten Areal (je nach Region)
- Seltene Risiken (abhängig von Region und Anatomie) können sein:
- Infektionen (trotz steriler Technik selten)
- Verletzung benachbarter Strukturen
- anhaltendere Sensibilitätsstörungen
Bei uns in der Praxis Dr. Schenke wird durch standardisierte Abläufe, sterile Technik und präzise Bildkontrolle daran gearbeitet, Risiken so weit wie möglich zu minimieren. Entscheidend ist zudem die sorgfältige Indikationsstellung: Nicht jede Schmerzkonstellation sollte denerviert werden.
Denervierung im Gesamtkonzept der Praxis Dr. Schenke in Remagen
Die Denervierung ist häufig besonders sinnvoll, wenn sie nicht als „Einzellösung“ verstanden wird, sondern als Bestandteil eines Therapieplans. Nach erfolgreicher Schmerzlinderung stehen meist zwei Ziele im Vordergrund:
- Funktion wiederherstellen: mehr Bewegung, mehr Belastbarkeit, sicherer Alltag
- Rückfallrisiko senken: durch Stabilisierung, Kraft, Mobilität und passende Begleittherapie
Je nach Situation kann das Gesamtkonzept Bausteine enthalten wie:
- gezielte Physiotherapie und aktives Training
- Infiltrationstherapien (diagnostisch oder therapeutisch)
- orthopädische Hilfsmittel und Belastungssteuerung
- regenerative/orthobiologische Verfahren, wenn medizinisch angezeigt (nicht als Ersatzdiagnose, sondern indikationsbezogen)
Häufige Fragen (FAQ) – kurz und klar
Ist die Denervierung schmerzhaft?
Die Einstichstelle wird lokal betäubt. Der Eingriff wird meist gut toleriert. Kurzzeitig kann es zu Reizschmerzen kommen.
Kann man danach sofort wieder aktiv sein?
Oft ist eine vorsichtige Belastung schnell möglich. Der konkrete Belastungsaufbau erfolgt individuell nach behandelter Region und Befund.
Kann die Denervierung eine Operation ersetzen?
Sie ersetzt nicht jede Operation, kann aber häufig Zeit gewinnen und Beschwerden deutlich reduzieren – vor allem, wenn die Grunderkrankung moderat ist und aktiv stabilisiert werden kann.
Kann man die Denervierung wiederholen?
Wenn Schmerzen nach Monaten oder Jahren erneut auftreten und die Indikation weiterhin besteht, kann eine Wiederholung geprüft werden.
Beratung bei Orthopädie Dr. Schenke in Remagen bei Bonn/ Kreis Ahrweiler /Koblenz
Ob eine Denervierung in Ihrem Fall sinnvoll ist, lässt sich zuverlässig nur durch eine gründliche orthopädische Diagnostik und eine klare Zuordnung der Schmerzquelle beurteilen. Bei uns in der Orthopädie Dr. Schenke in Remagen nehmen wir uns Zeit für eine strukturierte Abklärung, eine transparente Empfehlung und – wenn passend – eine sorgfältig geplante, minimalinvasive Behandlung.
Vereinbaren Sie Ihren Termin zur Beratung bei uns in der Praxis!
Vacumed – Intermittierende Vakuumtherapie (IVT)
Die Intermittierende Vakuumtherapie (IVT) ist ein Verfahren, bei dem durch den Einsatz von Druck und Unterdruck die Durchblutung in der Peripherie wie auch in der Muskulatur verbessert wird. Zudem wird der Lymphfluss angeregt und der venöse Rückfluss gesteuert, und auch das zentrale Nervensystem wird stimuliert.
- Dadurch gehen Schwellungen und das Schweregefühl in den Beinen zurück.
- Der Stoffwechsel wird angeregt und Abbau der ungünstigen Stoffwechselprodukte (z.B. Übersäuerung nach einem Training) gesteigert.
- Die entzündlichen Schwellungen der Sehnen und Gelenke werden reduziert, die Heilung wird angeregt.
Wir setzen die IVT ein bei postoperativen Schwellungen und Sportverletzungen, Lumboischalgien, peripherer arterieller Verschlusskrankheit (pAVK, Stadium II – IV), dem diabetischen Fußsyndrom, bei chronischen Wunden, beim postthrombotischen Syndrom (CVI), bei sekundären Lymphödemen, sowie als passives Gefäß- und Gehstreckentraining.
 Auch in Sport und Wellness zeigt die IVT deutliche Ergebnisse: Die intensive Lymphdrainage stärkt das Bindegewebe und beschleunigt den Fettabbau. Im Sport steigen durch die Kapillarisation Kraft und Ausdauer.
Auch in Sport und Wellness zeigt die IVT deutliche Ergebnisse: Die intensive Lymphdrainage stärkt das Bindegewebe und beschleunigt den Fettabbau. Im Sport steigen durch die Kapillarisation Kraft und Ausdauer.
Die Behandlungsdauer beträgt circa 30-40 Minuten und wird vom Patienten als angenehm empfunden. Dauer und Häufigkeit der Behandlung hängen vom Beschwerdebild ab.
Eine gute Verträglichkeit und die Beschleunigung der postoperativen und posttraumatischen Rehabilitation machen das Vacumed in Orthopädie und Sportmedizin zu einer Therapieform mit hohem Nutzen für den Patienten.
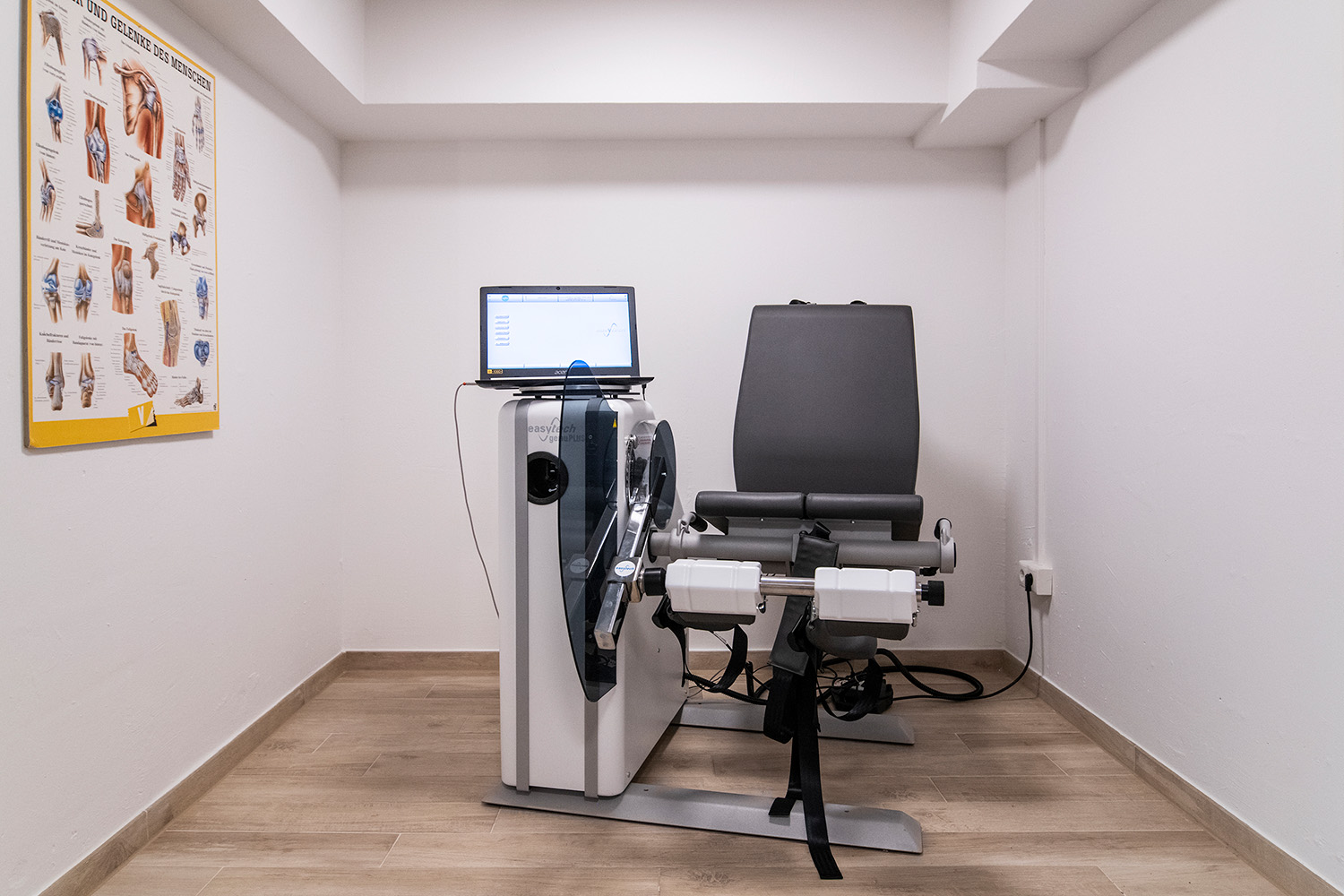
Isokinetik-Diagnostik und Therapie – Genu PLUS
Die Isokinetik beschreibt computergestützte Test- und Trainingssysteme mit dem Anwendungs-Schwerpunkt Kniegelenk. Sie ermöglicht eine Sonderform des dynamischen Krafttrainings, deren Vorgabe eine definierte Winkelgeschwindigkeit ist. Der Patient trainiert computergestützt mit gleichbleibender Geschwindigkeit, wobei zeitgleich Messparameter wie Bewegungsbereich, Drehmoment, Leistung und Beschleunigung rückgemeldet werden.
 Isokinetische Test- und Trainingssysteme sind vielseitig anwendbar. Gegenüber konventionellen Trainingssystemen liegt der große Vorteil in einer deutlich höheren Effizienz in jedem Gelenkwinkel sowie dem reduzierten Verletzungsrisiko und der besseren Dosierbarkeit in der frühen Rehabilitation.
Isokinetische Test- und Trainingssysteme sind vielseitig anwendbar. Gegenüber konventionellen Trainingssystemen liegt der große Vorteil in einer deutlich höheren Effizienz in jedem Gelenkwinkel sowie dem reduzierten Verletzungsrisiko und der besseren Dosierbarkeit in der frühen Rehabilitation.
So kommen Isokinetik-Systeme bei einer vielschichtigen Patientenklientel zum Einsatz: Sowohl ältere, sturzgefährdete oder arthrotische Patienten als auch Leistungssportler profitieren. In unserem Arthrosekonzept wenden wir die Isokinetik erfolgreich an, um die reduzierte und nicht ausreichen trainierte Muskulatur aufzubauen.
Kryotherapie (Kältetherapie)
Das Kryotherapie Gerät wird zum einen zur direkten Schmerzbehandlung bei Muskelverspannungen und Bewegungseinschränkungen oder akuten Verletzungen wie Verstauchungen eingesetzt. Zum anderen kann der Kältestrahl auch vor der eigentlichen Behandlung mit Injektionen oder Stoßwellen genutzt werden, um den externen, häufig schmerzhaften Stimulus zu verringern.

Cryoflow ICE-CT ist mit einer Infrarot-Biofeedbackeinheit ausgestattet, die die Hauttemperatur immer konstant hält. Die Biofeedback gestützte Kälteapplikation erzielt zuverlässig beste Ergebnisse bei Sportverletzungen, Entzündungen sowie Muskel- und Gelenkschmerzen!
Dies wird erreicht, indem der Kältestrahl auf die betroffene Körperstelle gehalten wird. Dieser führt zu einem direkten „Kälteschock“, wodurch Schmerzrezeptoren gehemmt und Entzündungsstoffe mit der darauffolgenden erhöhten lokalen Durchblutung besser abtransportiert werden. Auch das Lymphsystem wird zusätzlich aktiviert
Akupunktur-Taping
Muskuläre und Lymphatische Massag: bei Schmerzen an Gelenken, Narben oder nach Operationen
Anwendungsmöglichkeiten des Akupunktur-Tapings liegen bei:
- Wirbelsäulen- und Rückenschmerzen
- Schulter-, Arm- und Handschmerzen
- Gelenkschmerzen bei Arthritis und Arthrose
- Schmerzen nach Operationen
- Entstörung von Narben
Wie bei klassischer Akupunktur liegen die Vorteile von Akupunktur-Taping in der medikamenten- und schmerzfreien Behandlung.
Myofasziale Therapie
Der Begriff “Myofasciale Schmerzen” bezieht sich auf Schmerzen, die durch Muskeln und ihre Umhüllungen die Fascien verursacht werden. Die seltenen entzündlichen Muskelerkrankungen, nachweisbar an der Erhöhung von Muskelenzymen im Blut, werden nicht eingeschlossen.
Myofasciale Schmerzen sind eine “Zivilisationskrankheit”, da sie auch durch mangelnde Beanspruchung der Muskulatur, wie bei vielen modernen Tätigkeiten, entstehen.
In der Orthopädie wurden vor allen Gelenke und die Bandscheibe als Ursache von Schmerzen gesehen. Die Erkenntnis das Schmerz in Muskeln entstehen und auch über den Muskel behandelt werden kann ist das Merkmal der Myofascialen Schmerzmedizin. Hierbei wird die Wechselbeziehung zu Gelenken und der Bandscheibe nicht verdrängt, da falsche Bewegungsmuster durch “verspannte” Muskeln auch Gelenke und Bandscheiben langfristig schädigen.
Der Triggerpunkt befindet sich in einem tastbaren harten Strang innerhalb des Muskels. Der Triggerpunkt weist eine Überempfindlichkeit aus. Durch Druck kann der Schmerz des Patienten reproduzieren werden. Der Schmerz kann lokal oder an einer weiter entfernten Stelle empfunden werden. Muskeln des Schultergürtels oder des Beckens können so für Schmerzen im Arm oder Bein verantwortlich sein.
Bei länger bestehenden muskulären Hartsträngen kommt es zu Ansatzveränderungen des Muskels oder seiner Sehne am Knochen. Im Bereich des Beckens sind diese typischerweise am hinterem Darmbeinstachel oder am großen Rollhügel des Oberschenkels zu finden. Im Bereich der Halswirbelsäule am Schädelhinterhaupt und an den Schulterblättern. Diese sollten bei jeder Schmerzbehandlung immer mitbehandelt werden.
Geeignete Therapieverfahren sind die Akupunktur, Triggerpunkstoßwellentherapie, Osteopathie, Hochenergie-Induktionstherapie und Tiefenwellenstimulation (STIMA-Well-Therapie).
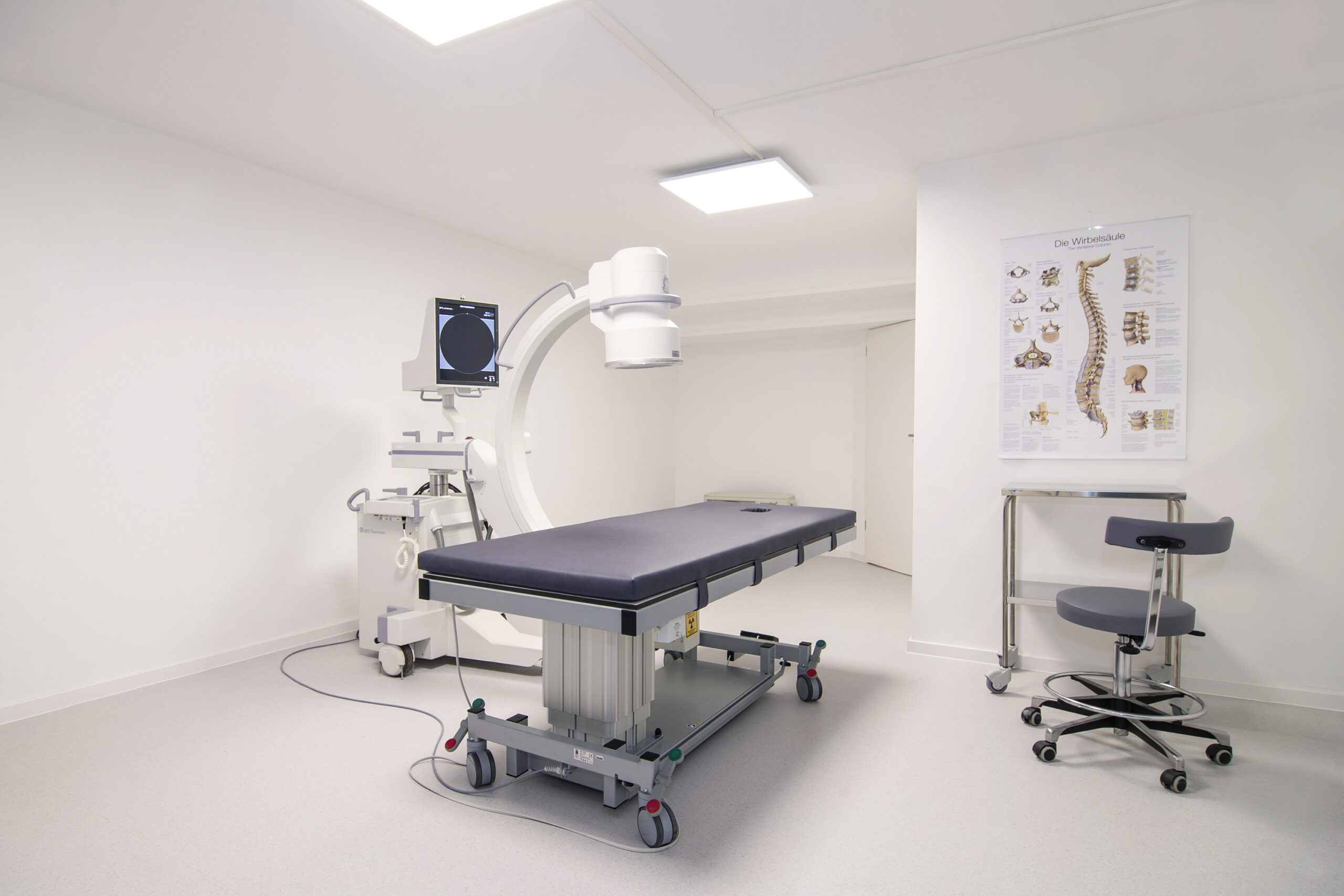
Periradikuläre Therapie (PRT) der Lendenwirbelsäule
Die Indikation zur Schmerzbehandlung durch eine PRT besteht bei Schmerzen aufgrund einer Reizung der aus dem Rückenmark austretenden Nervenwurzel. Dies kann durch einen Bandscheibenvorfall und/oder eine knöcherne Einengung infolge degenerativer Veränderungen der Wirbelsäule hervorgerufen werden (sog. Foramenstenose = Einengung der Nervenaustrittstelle aus der Wirbelsäule).
Ein Nervenreizsyndrom kann aber auch als Folge einer Instabilität der knöchernen Wirbelsäule entstehen. Dabei sorgt die zunehmende Beweglichkeit der einzelnen Wirbel eine ständig mechanisch Reizung und damit entzündliche Reaktion an den Nerven. Wenn keine akuten hochgradigen Lähmungen und / oder Gefühlsstörungen bestehen und die konservative Therapie nach 2 bis 4 Wochen keinen Erfolg bringt, lassen sich die Beschwerden mit Hilfe der interventionellen Schmerztherapie behandeln. Viele Bandscheibenvorfälle – insbesondere wenn sie frisch aufgetreten sind – verheilen spontan und/oder können mit der gezielten Behandlung (PRT) zum schrumpfen gebracht werden. So lässt sich nicht selten eine Operation vermeiden.
Die Durchführung erfolgt unter Röntgenkontrolle. In Bauchlage wird nach Festlegung des zu behandelnden Wirbelsäulenabschnitts und anschließender mehrfacher Hautdesinfektion eine dünne Injektionsnadel unter Lokalanästhesie der Haut und Muskulatur bis in unmittelbarer Nähe des Nervenaustrittspunkts vorgeschoben. Danach werden kleine Mengen eines Schmerzmittels meist kombiniert mit Kortison und ggf. eine kleine Menge Kontrastmittel an die Nervenwurzel injiziert.
Facettengelenkbehandlungen
Infolge zunehmender Arthrose der kleinen Wirbelsäulengelenke (im Alter zunehmend) kann es zu chronischen oder akuten Nacken-, Brust- oder Rückenschmerzen kommen. Häufig sind die Schmerzen belastungsabhängig und zeigen keine Ausstrahlungstendenzen in die Arme oder Beine. Sie sind am Morgen meist stärker, nehmen nach anfänglicher Bewegung ab, um dann erneut unter intensiverer Belastung wieder vermehrt aufzutreten.
Die Schmerzen führen nicht selten zu chronischen Bewegungseinschränkungen, wodurch mit der Zeit die Kraft der Muskulatur abnimmt, was den Krankheitsverlauf negativ unterstützt.
Therapie der ersten Wahl sind konservative Behandlungen wie Wiederaufnahme von Bewegung und Sport inkl. Muskelaufbau durch Krafttraining. Wird hierunter allerdings keine Verbesserung der Schmerzsituation beobachtet, bietet die interventionelle Schmerztherapie eine Alternative an.
Durch eine gezielte Therapie der Facettengelenke bzw. der Blockade der versorgenden Nerven an den Facettengelenken können die Beschwerden behandelt werden. In Bauchlage wird unter Röntgenkontrolle die Höhe des Wirbelsäulenabschnittes identifiziert. Nach Hautdesinfektion wird unter radiologischer Kontrolle eine Nadel an das zu behandelnde Facettengelenk herangeführt und meist eine Mischung von Schmerzmittel und Kortison mit ggf. einer kleinen Menge an Kontrasmittel in, an und um das Gelenk gespritzt.
Durch die zu erwartende Schmerzlinderung soll erreicht werden, dass der Patient die so wichtige Krankengymnastik wieder aufnehmen kann.
Infiltration des Iliosakralgelenks (ISG)
Schmerzen im unteren Rücken werden nicht selten durch Funktionsstörungen des Iliosakralgelenks (ISG) ausgelöst. Dieses Gelenk ist die Verbindung zwischen Wirbelsäule und Becken. Um ein schmerzhaftes ISG zu behandeln bzw. es als Ursache der Schmerzen sicher zu diagnostizieren, werden auch hier schmerzstillende Injektionen unter Röntgenkontrolle angewendet.
Da die Beschwerden ähnlich sein können wie bei Bandscheibenvorfällen oder anderen degenerativen lumbalen Wirbelsäulenveränderungen ist die Differentialdiagnose manchmal schwierig. Typische Beschwerden sind:
- Tief sitzende Rückenschmerzen
- Schmerz, Gefühllosigkeit, Kribbeln, Schwäche in den Beinen
- Becken-/Gesäßschmerz
- Hüft-/Leisten-/Oberschenkelschmerz
- Instabilitätsgefühl des Beins (Wegknicken, Nachgeben)
- unfähig, lange zu sitzen, Sitzen nur auf der nicht betroffenen Seite
- Der Ein-Bein-Stand kann Schmerzen in der betroffenen Seite hervorrufen
- Gestörte Schlafmuster
- Schmerz beim Aufstehen
In Bauchlage wird nach Hautdesinfektion und möglicher Betäubung der Haut unter Röntgenkontrolle eine Nadel an das untere drittel des Gelenkspaltes geführt. Zur genauen Kontrolle der Lage können geringe Mengen von Kontrastmittel injiziert werden bevor dann das Betäubungsmittel eingespritzt wird.
Als relativ sicheres Zeichen der Schmerzursache durch ein blockiertes ISG ist eine merkliche Schmerzreduktion nach Infiltration zu erwarten. Die schmerzlindernde Wirkung reicht meist für mehrere Wochen bis hin zu einigen Monaten. Es wird empfohlen die Behandlung nicht häufiger als 4 mal im Jahr durchzuführen.